Wat is Sensorische Informatieverwerking?
Het woord sensorisch betekent zintuigen. Dus sensorische informatieverwerking is de manier waarop de zintuigen (bijvoorbeeld zien, horen en ruiken, voelen) informatie verwerken. Het richt zich vooral op hoe de zintuigen informatie verwerken en dit omzetten in bewegingen. Als we ouder worden, dan gaan een aantal zintuigen in kwaliteit achteruit. Het zicht en gehoor wordt minder en alles gaat wat trager. Het bewegen wordt daardoor anders. Bij mensen met dementie is de informatieverwerking weer anders.
Wat zijn prikkels?
Prikkels is alles wat om je aandacht vraagt. Denk aan geluiden, geuren, alles wat beweegt, maar ook een stoel, een kop en schotel of een foto aan de muur. Bij dementie is de prikkelverwerking anders dan bij mensen met gezonde hersenen. Zo gebeurt het vaak dat mensen met dementie roepgedrag laten zien als bepaalde prikkels te veel worden. Met Sensorische Informatieverwerking kunnen we achterhalen hoe we de verwerking van zintuigprikkels bij bewoners met dementie op een positieve manier kunnen beïnvloeden.
Goede prikkels
Saskia van der Heijden is een van de coaches die de cursus heeft gevolgd. Zij vertelt hoe de coaches de kennis van Sensorische Informatieverwerking inzetten op de woongroepen. ‘De EVV-er neemt contact op met de coach onbegrepen gedrag als er signalen zijn dat een bewoner mogelijk een verstoorde prikkelverwerking heeft. Tijdens de eerstvolgende gedragsvisite kijkt de coach dan samen met de psycholoog of er een onderzoek Sensorische Informatieverwerking ingezet wordt. Het onderzoek start met een vragenlijst die ingevuld wordt door twee betrokken medewerkers. Bijvoorbeeld zorgmedewerkers, huiskamermedewerkers of gespecialiseerd medewerkers welzijn. De psycholoog of de coach onbegrepen gedrag vult zelf ook een vragenlijst in. Hij of zij plant ook een (video-)observatie in. Samen met de betrokken medewerkers kijken we naar de gemaakte video. In de vragenlijsten kijken we vooral naar de overeenkomsten. Uit de beelden en de vragenlijst komt een voorlopige conclusie. De uitkomst verwerken we in een alertheidsplan. Dat vormt de basis voor een dagprogramma met inspannende en ontspannende momenten met de juiste prikkelbalans voor een bewoner. Dit noemen we ook wel het sensorische dieet. Als er activiteiten op een vast moment gewenst zijn, dan verwerken we die in de bewonersagenda.
Wat onderzoeken jullie in de vragenlijst?
Jan Kouwenberg, eveneens coach onbegrepen gedrag van Amaliazorg, geeft aan: ‘De vragenlijst bestaat uit zeven onderwerpen over de zintuigen. Bij elk onderwerp vragen we of dit voorkomt bij de bewoner, soms voorkomt of niet voorkomt. Zo vragen we bij de bewegingszintuigen of iemand graag met de lift gaat, maar ook of iemand zich stevig vasthoudt bij verplaatsingen. Bij alertheid vragen we of iemand snel schrikt of dat er iets opvalt in de ademhaling. Elk van de zeven onderwerpen bestaat uit deelvragen. Zo krijgen we een heel duidelijk beeld.
Waar letten jullie op in de video-observatie?
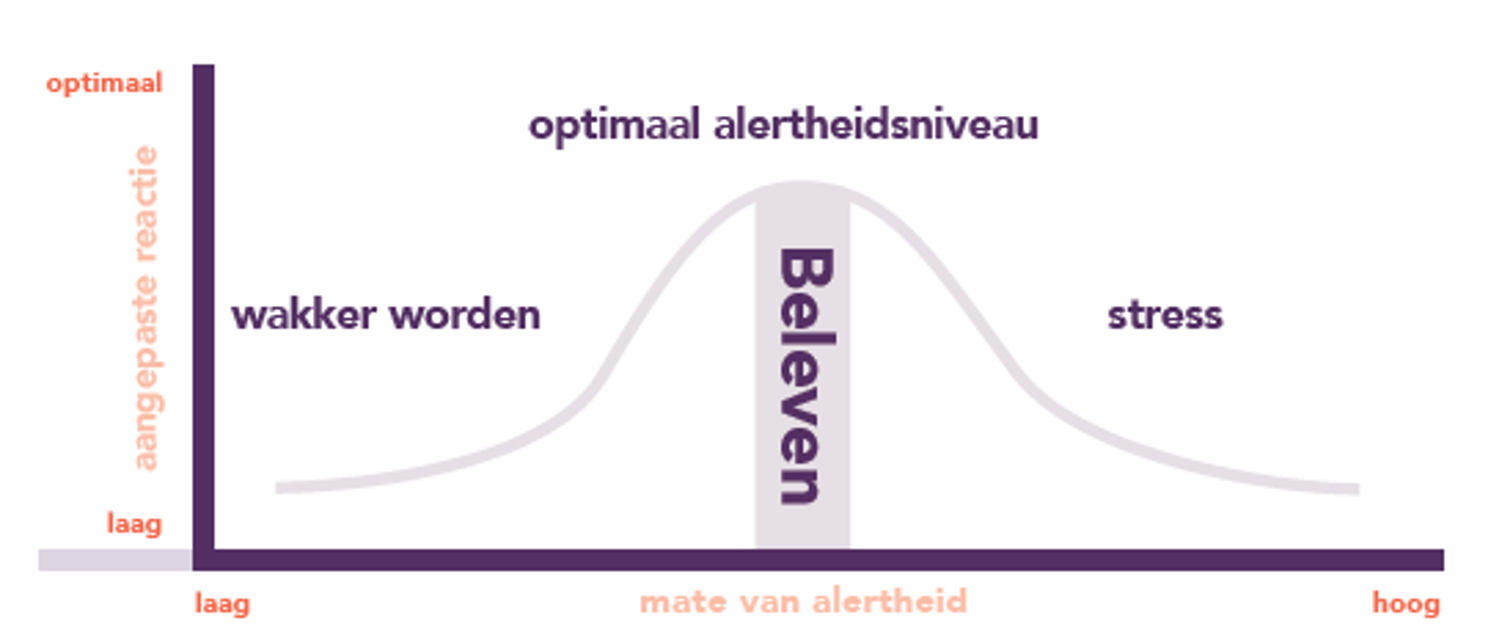
Collega coach onbegrepen gedrag Will van der Kruijs neemt het woord. Hij legt uit: ‘We analyseren hoe iemand zich gedraagt. Maar ook hoe iemand zintuiglijke prikkels lijkt te verwerken. We kijken hoe alert iemand onder welke omstandigheden is. Het is vooral interessant om te zien wanneer de alertheid hoger of lager wordt. Dat geeft aan of er sprake is van onder- of overprikkeling. We kunnen dan goed bekijken wat we kunnen doen om de alertheid te verhogen of juist te verlagen. Hierbij gebruiken we het alertheidsmodel.’
Alertheidsmodel
Jan Kouwenberg vertelt: ‘Het alertheidsmodel bestaat uit 5 fases.
- Fase 1 en 2 zijn de herstelfase van het actieve brein. In deze fases worden prikkels mogelijk niet opgemerkt.
- Fase 3 maakt beleven en ontmoeten mogelijk. In deze fase hebben prikkels een gemiddelde kracht.
- Fase 4 kan voor een kort moment positief zijn.
- Meestal leidt fase 4 tot fase 5 waarin krachtige prikkels tot waarschuwingen leiden en reacties als vluchten, vechten of verstarren voorkomen.
Het is belangrijk om de alertheid te veranderen om het welbevinden van de bewoner te verbeteren. Ook is dat een voorwaarde om informatie te verwerken.
Will vult aan: ‘Voor een bewoner is bijvoorbeeld het uit bed komen een stressvolle gebeurtenis met veel zintuiglijke prikkels zoals horen, zien, ruiken en evenwicht. Hij komt dan direct in fase 4 of 5. Als dezelfde bewoner dan direct naar de huiskamer gaat om te ontbijten, dan eet hij niets en gaat hij misschien met borden gooien of schreeuwen. Als we de bewoner na het aankleden even lekker laten genieten van de schommelende bewegingen in de Zen Zorgstoel, dan gaat hij van fase 4 of 5 weer naar fase 3. Dat is de optimale alertheid om wel te eten tijdens het ontbijt. Dit is maar een voorbeeld. Er zijn allerlei oplossingen mogelijk om een bewoner in het optimale alertheidsniveau te krijgen.
Beleven
Saskia legt uit dat een optimale alertheid vooral gestimuleerd wordt door voelen, houding en bewegen en beïnvloeden van het evenwicht. Will geeft hierbij een mooi voorbeeld van een bewoonster die niet alert was tijdens het eten (fase 2 van het alertheidsmodel). Door haar rustig van links naar rechts te bewegen (een activerende prikkel voor het evenwicht), opende zij haar ogen en kon ze mee eten (ze ging naar fase 3). Er zijn naast activerende ook dempende prikkels. Een voorbeeld van een dempende prikkel is het inzetten van een verzwaringsdeken om iemand te helpen om in slaap te komen (van fase 2 fase 1). Daarom hebben de coaches enkele verzwaarde knuffels aangeschaft die bewoners dempende prikkels kunnen geven.
Ook bij Saskia borrelen de mooie voorbeelden op zoals een bewoner die beter geen zoetigheid meer op de boterham kan eten, omdat de bewoner dan juist naar fase 4 toe gaat (gespannen actief) en niet kan beleven. Het is belangrijk om de activerende en dempende prikkels juist in te zetten. De coaches kunnen advies geven. De coaches eindigen met een inspirerende quote: ‘We kunnen de ouderen met dementie niet veranderen, wel hebben we invloed op de omgeving, we kunnen deze omgeving zo veel mogelijk aanpassen aan het individu.’
Welke zintuigen hebben we?
- Zien
- Horen
- Voelen
- Ruiken
- Proeven
- Evenwicht
- Diepe houding en beweging, bijvoorbeeld bij het opstaan
- Inwendige organen: signalen die iedereen wel herkent zoals druk op de blaas, signaal om te moeten plassen, misselijk gevoel, hongergevoel, je niet lekker voelen
Handig om te weten
- Mensen met vergevorderde dementie reageren niet meer op stilstaande prikkels zoals een foto of een pak hagelslag, alleen nog op prikkels zoals muziek en beweging.
- Prikkelloosheid is nooit goed voor iemand. Er moeten altijd prikkels zijn. Komen er geen prikkels binnen, dan gaat het brein zelf prikkels maken (lopen, roepen, op tafel slaan, etc.).
- Twee prikkels kunnen er teveel zijn, geen prikkel is altijd te weinig.
- 90% van de mensen met dementie ervaart pijn. Sluit altijd eerst lichamelijke ongemakken uit.







